GASTROENTEROLOGY胃腸内科・消化器科

当院では、院長の専門である消化器、内視鏡の検査・治療に力を入れております。当院の消化器内科では、主に口から肛門までの消化管(食道・胃・小腸・大腸)や肝臓、胆のう、すい臓などの病気を扱っています。これらの臓器に異常が起こると様々な症状が出てきます。
次のような症状がある方はお気軽に御相談ください。
- 胃の痛み、胃のもたれ
- 胸やけ
- 呑酸、げっぷ、はきけ
- お腹の張り、腹痛
- 背中の痛み
- 便秘、下痢
- のどのつかえ、のどの違和感
- 食欲の低下、体重減少
- 倦怠感
- 黄疸(からだが黄色くなる)
- 黒い便が出る、便に血が混じっている
消化器の病気について
逆流性食道炎
原因・症状
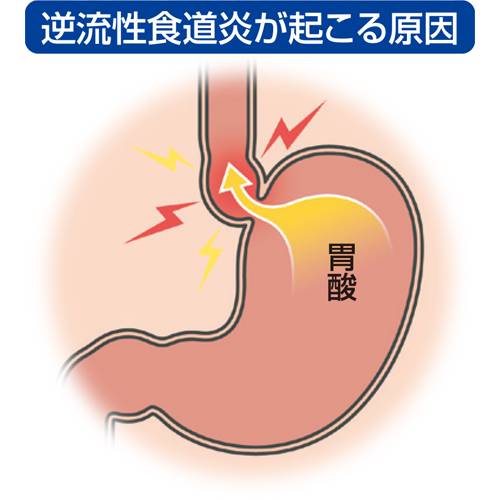
胃酸が胃から食道へと逆流し、食道に炎症が生じる疾患を逆流性食道炎と言います。激しい胸やけが特徴で、酷い場合には呼吸が困難になることもあります。呑酸といって、胃酸が口まで昇ってくると、口の中が酸っぱく感じられ、げっぷの回数も増えます。稀にですが、食道がんの原因にもなります。逆流性食道炎は、胃酸の分泌量が多くなることが大きな原因です。欧米型の食生活が浸透して、魚よりも肉の摂取量が増えると、消化の為に胃酸がより多く必要となることに起因します。
もう一つは、加齢などにより食道下部の括約筋が緩んだり、背骨が曲がって腹圧が上昇したりして、逆流が起こりやすくなることが考えられます。
検査・治療について
逆流性食道炎は多くの場合、問診で診断できますが、より詳しくは内視鏡検査で調べます。治療にはプロトンポンプ阻害薬が処方され、胃酸の分泌を抑えて症状の改善を図ります。
食道静脈瘤
原因・症状
食道の粘膜の内側や粘膜下層にある静脈が太くなり、瘤(こぶ)のようにデコボコになった状態を食道静脈瘤と言います。これが胃にできた場合は、胃静脈瘤となります。消化管から吸収した栄養を肝臓に送る管は、門脈と呼ばれますが、この門脈にかかる圧が高くなるのが、門脈圧亢進症です。食道静脈瘤はその一種です。
自覚症状はありませんが、進行すると破裂のリスクがあります。大量出血を伴い、死に至ることもある怖い疾患です。食道静脈瘤の主な原因は肝硬変です。肝硬変になると、本来、肝臓に入るはずの血液の流れが停滞し、別ルートに流れるようになります。その血液が食道の表面を通過するようになり、膨らんで瘤ができます。それが食道静脈瘤です。肝硬変以外では、アルコール性肝炎や日本住血吸虫症なども原因となります。
検査・治療について
突然、吐血したり下血したりする特徴がありますが、食道静脈瘤は殆ど自覚症状の無い疾患です。ただ多くの場合、肝硬変を伴いますから、内視鏡検査を受けて静脈瘤の形状、色を観察しておく必要があります。治療ですが、Oリングと呼ばれる輪で、静脈瘤の凹凸を縛る方法、硬化剤の注入により瘤を固める方法があります。更に、レントゲン透視をしながら、血液の流入経路を金属製のコイルで閉鎖する方法などがあり、出血で死亡する方は大きく減る傾向にあります。
食道がん
原因・症状
食道は咽頭から胃に至る管で、消化管の一部です。大人ですと30cm程度の長さを持っており、内部は滑らかな粘膜で覆われています。その粘膜の上皮から発生したがんが食道がんです。40歳代以降の男性に多く発症します。がん細胞の種類によって、「扁平上皮がん」と「腺がん」とに分けられます。扁平上皮がんは、食道粘膜の表面を平たく覆っています。腺がんは臓器の分泌腺組織に発症するもので、食道がん全体の1割程度と言われます。
扁平上皮がんの方の主な発生原因は、飲酒と喫煙です。この両方の習慣がある人の発症リスクは、相乗的に上昇します。一方、欧米では腺がんの方が多くなりますが、逆流性食道炎のような疾患により、胃酸が食道に炎症を起こさせることが主因となります。皮肉な話ですが、ピロリ菌を除菌すると胃酸分泌が盛んになり、胃酸が逆流しやすくなって食道がんのリスクが上がると考えられています。
検査・治療について
食道がんは小さいうちはほとんど自覚症状がありません。大きくなるにつれ、食べ物がつかえる感覚や声枯れ(ハスキーボイス)などの症状が現れるようになります。診断は上部内視鏡(胃カメラ)と組織検査により行われます。周辺組織への逡潤や転移を調べるには、CTスキャン、MRIなどの他、PET検査が行われることもあります。
治療は、リンパ節への転移がなければ、内視鏡による粘膜切除が選択されます。放射線や化学療法の他、外科的手術もありますが、食道の周辺には重要な臓器が密集しており、決して簡単ではありません。食道がんは、早期には自覚症状が現れにくいので、定期的な胃カメラ検査が重要です。
ピロリ菌感染胃炎
原因・症状

胃の表層を覆っている粘液の中に、ヘリコバクター・ピロリ、通称ピロリ菌が住み着き、感染することで生じる胃炎をピロリ菌感染胃炎と呼んでいます。ピロリ菌に感染すると、胃炎だけでなく、胃ポリープ、胃潰瘍や胃がん、十二指腸潰瘍、アレルギー疾患、血液疾患などの原因となります。感染経路は完全に解明されたわけではありませんが、衛生環境が影響しているようです。日本では60歳以上の8割が感染していると言われています。又、感染して数十年が経過した時の胃がん発症率は、3~5%程度とも言われます。
検査・治療について
ピロリ菌感染の検査ですが、内視鏡によって胃の粘膜を採取する方法、尿素呼気試験、血液や尿中の抗体検査、検便などの方法があります。プロトンポンプ阻害薬と2種類の抗生物質を組み合わせた、多剤併用療法による除菌が主たる治療法です。
胃潰瘍
原因・症状
胃壁がただれ、胃の粘膜が傷ついた状態を一般的に胃潰瘍と呼んでいます。上腹部やみぞおちの周辺にうずくような痛みを感じます。痛みは、食後、胃の内容物が排出される頃に強まる場合と、空腹時に感じる場合とがあります。空腹時に痛んで、食べ物を口にすると治まる場合は、胃潰瘍よりも十二指腸潰瘍であることが多いと言われます。
胃潰瘍の原因ですが、食生活の乱れ、過度の飲酒、喫煙、精神的なストレスによる自律神経の乱れなどが引き金となる、とはよく言われますが、最近では、ヘリコバクター・ピロリによる感染が注目されています。また、解熱の為に、非ステロイド性消炎鎮痛薬を使うと、胃の粘膜を傷めて胃潰瘍に至る例も見受けられます。
検査・治療について
検査方法ですが、X線造影検査よりも内視鏡の方が精度は高くなります。ピロリ菌を調べるには、尿素呼気試験法、胃の粘膜を採取しての培養法や免疫染色法などで対応できます。
一方、治療ですが、PPI(プロトン・ポンプ・インヒビター)やH2ブロッカーなど胃酸の分泌を抑える薬は内服薬として使用します。ピロリ菌の除菌には、2種類の抗菌薬とプロトンポンプ阻害薬が用いられます。除菌の成功率は一般的に8割程度と言われています。胃潰瘍による出血がある場合は、内視鏡を用いて止血剤を注射したり、レーザーで患部を焼いたりします。
重要なのは食生活の改善です。強い香辛料などの刺激物を避ける、胃酸の分泌を促す脂身の多い肉、酢の物、柑橘類を控え目にする、卵、乳製品など胃に負担のかからない食材を選ぶ、などに留意すると良いでしょう。
ポリープ
原因・症状
ポリープとは、粘膜から突出した腫瘍のこと(簡潔に形状を表現すると粘膜の隆起)です。発症する部位は様々で、声帯や子宮頚管、鼻などのポリープもあります。ここでは、胃腸・消化器の範疇に含まれる代表的なものとして、胃と大腸のポリープについて解説します。
胃のポリープは、粘膜の一番表面の組織にできるもので、多くの場合、良性の病変のことが多いです。胃のポリープを大きく分けると過形成性ポリープと胃底腺ポリープの2種類があります。過形成性ポリープは、ピロリ菌に感染し、発赤していることの多いポリープです。胃がんに至る可能性がある為、経過観察や場合によっては治療を必要とします。胃底腺ポリープの方は、ピロリ菌のいない胃の中にできるもので、基本的にがん化はしませんので、切除の必要はありません。
一方、大腸ポリープは、胃ポリープと比較して経過とともに徐々にがん化するものや一部にはいきなりがん化することもありますので、早期の治療が求められます。ただ大腸には知覚神経が無いこともあり、自覚症状がありません。従って定期的な便鮮血検査や大腸内視鏡は重要な検査です。便鮮血検査が陽性であった場合や肛門出血があった場合は大腸内視鏡検査は有用な検査です。また、大腸ポリープが見つかった場合は、その大きさや形状が、がんへの移行リスク見極めのポイントとなります。大腸ポリープガイドラインでは6mm以上のポリープは内視鏡切除の適応、5mm以下でも平たく中央がへこんだポリープやがんと区別することが難しいポリープも内視鏡切除を提案するとされています。実際、20mm以上の大腸ポリープは50%の確率でがん化すると言われています。又、へこんだ形もがんに移行しやすいものです。
胃がん
原因・症状
胃の内壁は粘膜から始まり、胃全体を覆う漿膜(しょうまく)に至る、5層構造となっています。一番内側の粘膜の細胞が、がん細胞化し、増殖を繰り返すと、胃がんと診断されます。胃がんの場合、漿膜から更に外側の組織を侵食し、広がってゆきます。これを浸潤と言い、胃がんの一つの特徴とされています。
胃がんにはいくつかのリスク要因があります。喫煙や塩分の過剰摂取、野菜・果物の摂取不足などが代表的なものです。最近よく耳にするのは、ヘリコバクター・ピロリ、通称ピロリ菌による感染の影響です。ただピロリ菌は、除菌することで、胃がんに至るリスクをかなり減らせるようになりました。胃がんの代表的な症状は、胃痛、胸やけ、吐き気、食欲不振などですが、これらは胃炎や胃潰瘍などにも共通の症状です。少しでも違和感があれば、胃内視鏡検査(上部内視鏡検査)を推奨いたします。不安に思うこと、気になることがございましたら、御相談ください。
検査・治療について
検査では、胃内視鏡検査・胃のレントゲン検査(バリウム検査)を行います。また、胃がん治療では、外科的手術、内視鏡治療、化学療法の3つが主体となります。がんのステージによって治療方法も決まってきます。胃がんは、がんの中では比較的治りやすい疾患と言われます。定期的な検査を心掛け、早期発見に努めてください。
便秘
原因・症状
排便回数が少なくなること、具体的には、まず週に2回以下若しくは5日間以上排便がないこと、又、排便困難を伴うこと、例えば排便痛があるとか出血を伴うとか、この2つの要件を満たした場合、便秘と定義されます。排泄の回数が減ると、腸管の中に内容物が長時間滞留します。すると水分が吸収されて、便はどんどん固くなります。こうして便秘が進行します。こうして高度な便秘を生じた場合、腸閉塞様状態から大変危険な状態になることもあり、日頃、耳にする便秘も注意が必要です。
便秘にも種類があります。食事の量が極端に少なかったり、食物繊維が足りなかったり、を長期間続けていると便がうまく作られずに便秘の原因となります。人は、便が直腸に到達すると便意を感じますが、トイレに行けない環境にある時、我慢していると便意が消失してしまうことがあります。ストレスにより便意が、起きにくくなる状態が続くと、便秘を引き起こします。精神的な原因による便秘は、心因性便秘と呼ばれますが、小さな子どもによく見られます。
検査・治療について

便秘治療に使われる便秘薬ですが、大腸内に水分を引き込んで排便を促す浸透圧下剤、腸のぜん動運動を促進する刺激性下剤、坐薬などがあります。便秘を予防するには、ふだんの生活において、ストレスを溜めない、食物繊維の豊富な食事を摂る、規則正しい生活習慣などの点に心掛けると良いでしょう。
過敏性腸症候群
原因・症状
下痢や便秘、膨満感や腹痛など、下腹部の不快な症状が、継続的に生じているにも関わらず、炎症や潰瘍などの構造的、形態的疾患が認められない時、これを過敏性腸症候群と呼んでいます。20~40歳代に多く見られるもので、女性がやや多めです。原因は定かではありませんが、ストレス、知覚過敏、消化管の運動異常などと推定されます。
検査・治療について
過敏性腸症候群は、症状のタイプにより、下痢型、便秘型、混合型、分類不能型に分けられます。診断は自覚症状を基に行う、「RomeⅣ基準」により行われます。排便頻度や便の形状、腹痛と排便の関係性などの要素により診断されます。
治療は、生活習慣の改善をベースに食事、運動、薬物のそれぞれの療法を組み合わせて取り組見ます。食事療法では、刺激物を避けながら食物繊維を積極的に摂取します。運動療法では、適度な運動を取り入れ、腸の動きを整えます。薬物療法では、神経伝達物質、セロトニンをコントロールします。それら以外にも、便に含まれる水分量の調節や乳酸菌製剤、緩下剤などが用います。
潰瘍性大腸炎
原因・症状
人間の体には免疫システムが備わっていて、異物を感知するとこれを排除しようとします。この時に起こる、発熱や痛み、腫れなどを炎症といいます。消化管に炎症が起こる病気の総称が炎症性腸疾患です。潰瘍性大腸炎も、この炎症性腸疾患の一つで、大腸の粘膜の炎症により、潰瘍やびらん(潰瘍ほどではないが浅く粘膜が削られた状態)などが生じる疾患です。下痢、腹痛、発熱、血便、貧血などの症状がありますが、原因は不明です。
炎症性腸疾患の内、細菌や薬剤などの原因が明らかになっているものは、特異的炎症性腸疾患、はっきりしないものは非特異的炎症性腸疾患と呼ばれます。潰瘍性大腸炎も後者のグループで、他には、クローン病、ベーチェット病などがあります。
20代から30代の若年層に好発しますが、そのメカニズムはまだ解明されていません。遺伝的要素や環境要因、ストレスなどの心理的要因が複雑に絡み合い、発症すると考えられています。厚生労働省は、潰瘍性大腸炎を難病に指定しています。
検査・治療について
X線造影検査や内視鏡、病理組織検査などを通じて診断されます。潰瘍性大腸炎には寛解と再燃を繰り返し、慢性化する特徴があります。長期化すれば、大腸がんの発症リスクも高まります。治療は薬物治療が中心となります。ステロイドの注腸や点滴などの他、炎症を抑える目的で抗TNFα抗体製剤が用いられることもありますが、治療法は確立していません。
クローン病
原因・症状
クローン病も、若年者に好発する原因は不明の炎症性疾患の一つで、口腔から肛門まで食べものの通り道のどの部分にも生じますが回盲部(小腸と大腸の境界付近)が好発部位で発熱、下痢、腹痛、体重減少、肛門病変(難治性の肛門周囲膿瘍、痔ろうなど)などが典型的症状です。その他の症状としては徐々に進行する口内炎や関節炎などがあります。
10代後半から20歳代の若年層に好発しますが、潰瘍性大腸炎と同様にそのメカニズムはまだ解明されていません。遺伝的要素や環境要因などが絡み合い、免疫異常を引き起こすと考えられています。厚生労働省は、クローン病も難病に指定しています。
検査・治療について
X線造影検査や内視鏡、病理組織検査などを通じて診断されます。画像所見では非連続性、区域性に縦走潰瘍(縦長の潰瘍)、敷石様粘膜所見、狭窄やろう孔などを認めます。潰瘍性大腸炎と同様に治療は薬物治療が中心となります。ステロイドの注腸や点滴などの他、炎症を抑える目的で抗TNFα抗体製剤が用いられることもありますが、治療法は確立していません。
症状について
胸やけ
胸が焼けるような感じや痛み、胃酸が昇ってくる感覚、胸の違和感などの症状が胸やけです。胸やけの一番の原因となる疾患は、逆流性食道炎です。食道とは、口から摂取された食物や水分を胃まで運搬する筒状の臓器で、長さは30cm程度です。下部食道括約筋は、胃の内容物である胃酸や摂取された食物などが食道に逆流するのを抑止する弁として機能していますが、加齢と共にその機能は衰えます。その結果、食道粘膜に炎症が生まれ、胸やけや呑酸といった症状が生まれるのです。
逆流性食道炎以外にも胸やけを起こす原因はあります。胃や十二指腸の潰瘍、胃の動きが低下し、胃もたれや食欲不振を起こす、機能性ディスペプシアなどがあります。症例としては少ないのですが、食道アカラシアという病気もあります。胃と食道の境界にある、下部食道括約筋がタイミングよく緩まずに、食物が胃に送り込まれず、胃に滞留してしまう病気です。食道がんや胃がんの症状としても胸やけは起こります。狭心症や心筋梗塞の場合も、胸やけが生じることがあります。胸やけが続く時は、消化器内科の診察を早めに受けてください。食生活については、刺激の強い物や脂の多いものの摂りすぎに注意してください。
喉の違和感
激しい痛みや腫れがあるわけではないが、喉がイガイガする、つかえる感じがある、何となくスッキリしない、といった症状がある場合、よく「喉の違和感」と表現されます。意外に診断は難しく、見逃されるケースもある疾患ですので、原因や検査方法などしっかり把握しておきましょう。
実は、喉の違和感の原因は多岐に亘ります。咽頭炎、扁桃炎、鼻咽腔炎といった炎症では、イガイガ感や軽い痛みが生じることがあります。胃液が逆流する逆流性食道炎では、喉がチクチク痛みます。咽喉頭酸逆流症も逆流性食道炎と似た症状を示しますが、逆流範囲がより上部まで到達します。細菌やウィルスに感染した場合も違和感を感じますし、より重篤なケースとしては、食道がん、咽頭がんなどによる喉の通過障害の可能性もあります。喉の違和感では、まず問診によって症状の確認を行います。酸の逆流なら、食後など胃酸の出やすいタイミングで症状が現れますし、がんによる通過障害ですと嚥下する時に現れることが多いでしょう。内視鏡を使っての検査では、解像度の高いハイビジョンスコープが用いられます。
炎症が原因の時には、抗炎症剤、抗生剤が処方されます。ネブライザーといって薬剤を霧状にして噴霧する治療が併用されることもあります。声帯ポリープやがんの場合には、外科的手術が必要になります。
嘔吐
摂取した食物や胃液を吐き出すことを嘔吐と言います。嘔吐の裏には原因となる様々な病気が隠れているものです。ノロウィルス、ロタウィルス、黄色ブドウ球菌や病原性大腸菌などによる急性胃腸炎は典型的なものです。急性虫垂炎、いわゆる盲腸でも嘔吐することがあります。腸閉塞の時は腹痛を伴います。脳梗塞や脳出血などの脳神経系の疾患に際しての症状として現れることもあります。呂律が回らなかったり、しびれや頭痛、高熱などの症状も同時に現れたりします。
メンタルな要因としては、うつ病があります。気分の落ち込みや無気力状態が生じ、症状の一つとして嘔吐してしまうケースも見受けられます。
食欲不振
一般的に、食物摂取への意欲が低下することは食欲不振と呼ばれています。疲労が激しい時などで、食欲不振に陥るケースもありますが、他にも原因は考えられます。代表的な例はストレスです。ストレスが蓄積すると副交感神経の働きが鈍くなり、消化吸収の機能低下が起きて、結果として食欲不振に至ることがあります。精神的な要素としては、うつ病や摂食障害なども挙げられます。うつ病は、性格的なものだけでなく、社会的・環境的な要素が複雑に絡み合って、抑うつ状態が永く続くものです。又、摂食障害とは拒食症のことで、肥満に対する恐怖心から摂食を自ら拒んでしまう病気です。更に高齢者の場合、認知症によっても食への興味が薄れ、食欲は低下します。
便秘との関係も指摘されます。便秘により腸の働きが低下し、消化器官にも影響があると言われます。運動不足や睡眠不足も自律神経の乱れを引き起こすので、食欲不振につながります。食欲不振の解消には、タンパク質やカルシウム、マグネシウムなどのミネラル類を多く含む食材が効果的です。野菜、きのこ類、豆腐などが入った鍋がオススメです。
腹痛
一般的に腹痛といえば、腹部に感じる痛み全般を指しています。原因は内臓の疾患だけでなく、心因性の要因からフィジカルなものまで様々です。胃腸のみならず、肝臓や腎臓などの臓器が対象となります。
腹痛を起こす部位と疾患の関係ですが、心窩部(みぞおち)の場合、胃炎、食道炎、胃潰瘍、十二指腸潰瘍などが考えられます。吐き気や冷や汗を伴い、激痛がある場合は心筋梗塞の可能性があります。右上腹部では、急性肝炎、アルコール性肝炎、肝硬変など、左上腹部の場合、急性膵炎、大腸がん、膵臓がんなどが関係の深いものです。
右下腹部の痛みで良く知られるのは急性虫垂炎、逆に左下腹部では急性大腸炎、潰瘍性大腸炎などです。腎結石、尿路結石ではどちらかの下腹部が痛みます。膀胱炎や女性の場合の卵管炎では、下腹部全体に鈍痛があります。腸閉塞、腹膜炎などでは腹部全体に痛みが広がります。腹痛は重篤な場合、生命に関わることもありますので、決して軽視はできません。
胃痛
胃の粘膜の炎症や損傷、胃の筋肉のけいれんなどにより、胃痛は起こります。過度のアルコールやカフェイン、強い香辛料などの刺激によって胃の粘膜は刺激されます。喫煙も同様です。熱いもの、冷たいものや食べ過ぎなども粘膜への刺激の原因となります。
ストレスや自律神経の乱れといったメンタルな要因も胃痛の原因になり得ます。自律神経の乱れは胃酸過多を引き起こし、胃の粘膜を荒らすことはよく知られています。ヘリコバクター・ピロリ、いわゆるピロリ菌も胃の粘膜層を破壊し、胃の炎症を引き起こす、厄介な存在です。胃けいれんという症状も胃の痛み引き起こすものです。胃潰瘍も痛みの原因となりますが、重篤化すると吐血する場合があります。
慢性胃炎などは、胃がんとの関係性が懸念されるものです。激しい痛み、長引く痛みがある場合は、急いで診察を受けてください。
下痢
下痢とは、便が柔らかい、若しくは液状を呈している状態で、便の水分量が増していることによるものです。腹痛を伴い、排便の回数も多くなるのが普通です。腹痛は、腸内の水分が増加し、腸壁が圧迫されることで起こります。下痢の原因は様々で、食べ過ぎや飲みすぎの他、食中毒や感染症の可能性もあります。下痢が長引く場合、潰瘍性大腸炎やクローン病といった重大な病気の可能性も考慮する必要があります。
大腸・小腸の粘膜に炎症や潰瘍を起こす炎症性腸疾患のひとつがクローン病で、若年層に多く見られる原因不明の疾患です。下痢をすると水分やカリウム、ナトリウムといったミネラル分が体外に流れ出てしまいます。こまめな水分補給が欠かせません。炭酸飲料やアルコールの摂取は避けてください。
血便
便に血液の混ざった状態を血便と言います。赤く血が混ざっていることを視認できる場合がある反面、見た目は便が黒っぽくなることもあります。血便の原因としては、胃や腸、食道の病気がまず考えられます。一般的には、出血が黒い場合は食道か胃、鮮やかな赤色は大腸や肛門が原因と言われます。
腸の病気に含まれるのは、イボのような隆起ができる大腸ポリープや大腸がん、潰瘍性大腸炎、血流障害が起きて粘膜が傷つく虚血性大腸炎などです。胃潰瘍、十二指腸潰瘍も血便の原因となります。胃酸が食道へ逆流する逆流性食道炎でも粘膜に炎症が生じて、血便につながることがあります。タール状の黒い便が出ると言われます。血便とは区別しにくいのですが、肛門の内側・外側にできる痔核が原因で出血することもあります。血便を見つけたら、速やかに医師の診断を仰いでください。原因を見極めることが治療の第一歩です。







